Здравствуйте, уважаемые читатели блога Медицина и здоровье. Тема сегодняшней статьи Корь у детей: симптомы и лечение, профилактика, фото. Еще совсем недавно, в 2011 году, Роспотребнадзор готовил документы в ВОЗ, подтверждающие ликвидацию кори на территории России.
Всего за несколько лет ситуация по кори кардинально поменялась. Сегодня она настолько критична, что по всей стране проходит массовая вакцинация детей и взрослых, а пресс-служба Роспотребнадзора запускает горячую линию.
Заболеваемость корью резко возросла
Решение об открытии горячей линии по профилактике кори было принято после участившихся вспышек этого заболевания. Так, в феврале в Высшей школе экономики был объявлен карантин, от занятий отстранили 500 студентов.
В марте в Москве закрыли на карантин уже роддом. Признаки кори у одной из рожениц проявились прямо во время родов. Корь вернулась не только в Россию. Так, округ Нью-Йорка объявил чрезвычайное положение из-за вспышки кори. В штате ввели официальный запрет на посещение общественных мест для детей, не привитых от кори.
Всемирная организация здравоохранения опубликовала данные о рекордно высоком числе случаев кори в европейском регионе: в 2018 году в Европе корью заразились 82 596 человек. В 72 случаях заболевание закончилось летально. Наиболее высокие показатели заболеваемости на Украине, в Грузии, Албании, Черногории, Греции, Румынии, Франции.
Ситуация в регионе остается напряженной и в 2019 году. Поэтому Европейское региональное бюро ВОЗ призвало все страны незамедлительно приступить к осуществлению широкомасштабных мер, препятствующих дальнейшему распространению этой болезни.
Что такое корь
Корь это острое вирусное заболевание, относящееся к группе детских инфекций. В довакцинальный период оно поражало до 97% людей, и в раннем детском возрасте корью болели почти все. До 20% случаев при этом осложнилось пневмонией, отитом, диареей (кишечной инфекцией) и энцефалитом, вплоть до летальных исходов.
Болезнь высококонтагиозная (высоко заразна), и шансов не заболеть ею практически не было (см. фото). Но с 1968 года, когда в СССР была введена вакцинация от кори, количество заболевших снизилось на 99%. Успело вырасти целое поколение врачей, никогда не встречавших корь в своей практике.
Сегодняшние вспышки этой инфекции участились по одной-единственной причине снижении охвата вакцинацией. Не все понимают, что прививки, сделанной в детстве, уже недостаточно. Важно, проводить вакцинацию практически пожизненно.
Возбудитель кори вирус, очень заразен, легко передается среди людей воздушно-капельным путем, поражая детей, взрослых, стариков и беременных женщин, вне зависимости от социального статуса, материального положения и местонахождения в мире.
Восприимчивость к кори чрезвычайно высока: после контакта с больным корью заболевают 9 из 10 человек (кто не болел этой инфекцией раньше или без свежих прививок). Ребенок может заболеть корью, если побывал в помещении, где за 2 часа до него был больной.
Вирус в большом количестве выделяется во внешнюю среду с капельками слизи при кашле, чихании и со струей воздуха может переноситься на значительные расстояния в другие помещения, этажи, через вентиляцию.
После однажды перенесенной кори формируется стойкий пожизненный иммунитет. Повторные случаи заболевания наблюдаются редко (2-4%). Доношенные младенцы, получившие пассивный иммунитет от матери, в первые месяцы практически не восприимчивы к кори.
Однако к 6-9 месяцам материнские антитела в крови ребенка снижаются. Именно поэтому в Швейцарии, например, первую прививку от кори делают в 9 месяцев. В России, как и в большинстве стран, детей впервые прививают от кори в 12 месяцев. .
Клиническое течение кори
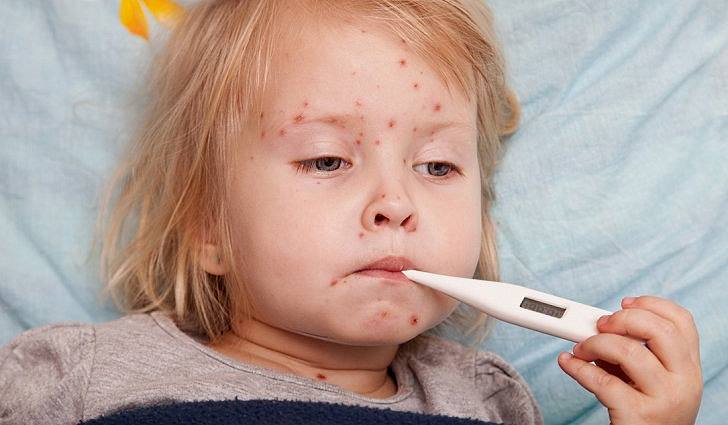
При котором имеют место все симптомы, присущие этой болезни, может быть легким, средне тяжелым и тяжелым. Типичное начало заболевания острое. Температура тела повышается до 38-39°С, появляются резь в глазах, отек век, покраснение конъюнктивы.
Отмечаются слабость, вялость, снижение аппетита, нарушение сна, головная боль, светобоязнь, чихание, осиплость голоса, появляется сухой «лающий» кашель.
К концу 1-2-х суток на слизистой оболочке щек, реже губ, десен возникают мелкие белесоватые папулы, не сливающиеся между собой, — так называемые пятна Бельского Филатова -Коплика.
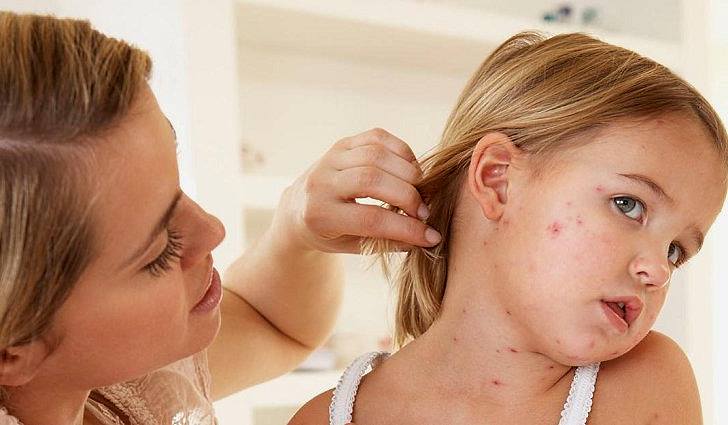
Наличие этих пятен, которые позволяют поставить диагноз кори в ранние сроки заболевания, создает впечатление, что слизистая оболочка щеки посыпана манной крупой. На 3-5-й день болезни появляется сыпь: сначала за ушами, на лице, шее, верхней части груди, затем — на всем туловище и, наконец, на конечностях.
Сыпь носит пятнисто-папулезный характер, склонна к слиянию, возникает на фоне не измененной кожи. Обратное развитие сыпи начинается с 4-го дня появление высыпаний: температура постепенно нормализуется, сыпь темнеет, буреет, пигментируется, шелушится. Пигментация сохраняется 1-1,5 недели.
Особенности сыпи при кори:
- этапность, то есть четкая очередность высыпаний;
- расположение на неизмененном фоне кожи;
- пятнисто-папулезный характер и тенденция к слиянию;
- пигментация и отрубевидное шелушение в стадии завершения.
В случае атипичной кори некоторых симптомов может не быть, возможно отсутствие высыпаний на слизистых, изменение длительности отдельных периодов, отсутствие катарального периода. Нетипичные высыпания (меньше, светлее) совершенно не означают легкого течения болезни: осложнения при кори могут быть серьезными при любой клинике.
Поэтому так важно не заниматься самолечением, а сразу обращаться к врачу. Стертая форма кори нередко наблюдается у детей в возрасте от 3 до 9 месяцев, поскольку болезнь развивается у них на фоне остаточного пассивного иммунитета, полученного от матери.
У инфицированных (зараженных) лиц, которым в течение инкубационного периода профилактически вводили иммуноглобулин, корь протекает с меньшей выраженностью всех симптомов (так называемая митигированная корь). У не привитых взрослых наблюдают более тяжелое и осложненное течение.
Последствия кори
Корь особенно опасна своими осложнениями, связанными с работой дыхательной и центральной нервной систем, желудочно-кишечного тракта. Часто встречающиеся осложнения: ларингит, круп (стеноз гортани), трахеобронхит, отит, пневмония, коревой энцефалит, гепатит, лимфаденит, возможен подострый склерозирующий панэнцефалит.
При наличии характерных клинических и эпидемиологических данных диагностика не представляет трудностей. Для верификации (подтверждения) диагноза исследуют смывы из носоглотки или кровь с целью выделения вируса в культуре клеток. Дифференцируют корь с ОРВИ, краснухой.
Госпитализация и лечение кори
Госпитализируют толькo больных с тяжелыми й осложненными формами. Что характерно, специального противокоревого лечения не существует. Эффективно бороться с вирусом во время болезни практически невозможно, поэтому заболевшим проводится симптоматическая поддерживающая терапия.
Эффективная профилактика коревой инфекции
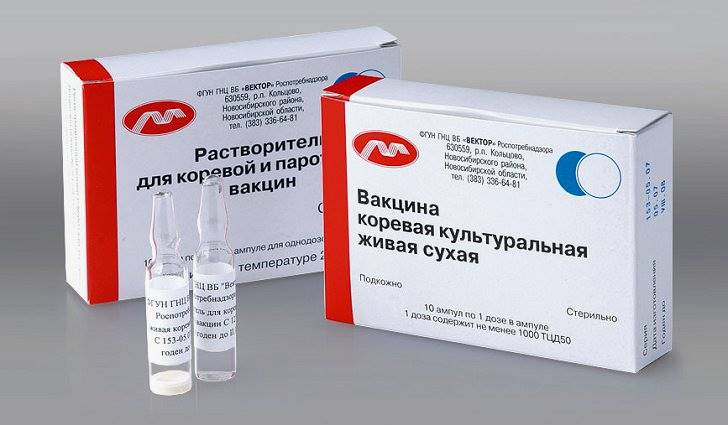
Единственной действенной мерой профилактики данной болезни является своевременная вакцинация (прививка). Разработана и успешно применяется живая коревая вакцина. Противокоревой иммуноглобулин вводят для экстренной профилактики лишь тем, кто имеет противопоказания к вакцинации, или детям до года.
Самым эффективным является введение иммуноглобулина до 5-го дня от момента контакта. Прививки от кори проводят в 12 месяцев и 7 лет. Далее рекомендовано пожизненно делать их 1 раз в 10-15 лет в зависимости от антител в крови.
С 2016 года в Национальный календарь прививок внесены изменения: обязательной вакцинации и ревакцинации против кори теперь подлежат дети от одного года до 18 лет. Вакцинация против кори сочетается с прививками против коревой краснухи и эпидемического паротита.
Прививки также обязаны делать граждане, относящиеся к группе риска (работники медицинских и образовательных организаций, торговли, транспорта, коммунальной и социальной сфер) до 55 лет включительно.
Вакцина от кори очень эффективна. 85% привитых не болеют корью совсем, остальные (при слабости иммунитета, хронических заболеваниях) могут заболеть, но в легкой форме, без осложнений.
Исследования показывают, что через 10 лет после последней вакцинации 30-40% обследованных уже не имеют защитного уровня антител, поэтому для полного искоренения кори может потребоваться ревакцинация взрослых каждые 10 лет.
Вакцина от кори, как правило, безопасна, даже для пациентов с ВИЧ-инфекцией. Если у ребенка или взрослого имеется тяжелая степень аллергии к белку куриного яйца анафилактический шок, отек Квинке, крапивница, то прививки не проводят.
Во всех остальных случаях всё индивидуально, решение принимает лечащий врач, аллерголог, либо создается специальная комиссия. Теперь вы понимаете насколько важно своевременно выявлять корь у детей и взрослых. Помните, что лучшая профилактика кори это плановая вакцинация. Берегите свое и здоровье своих близких.

